Лазерна аблация при разширени вени – кога е подходяща и кога не?
Лазерна аблация (EVLA) при разширени вени: показания, кога не е подходяща, рискове, възстановяване и алтернативи.
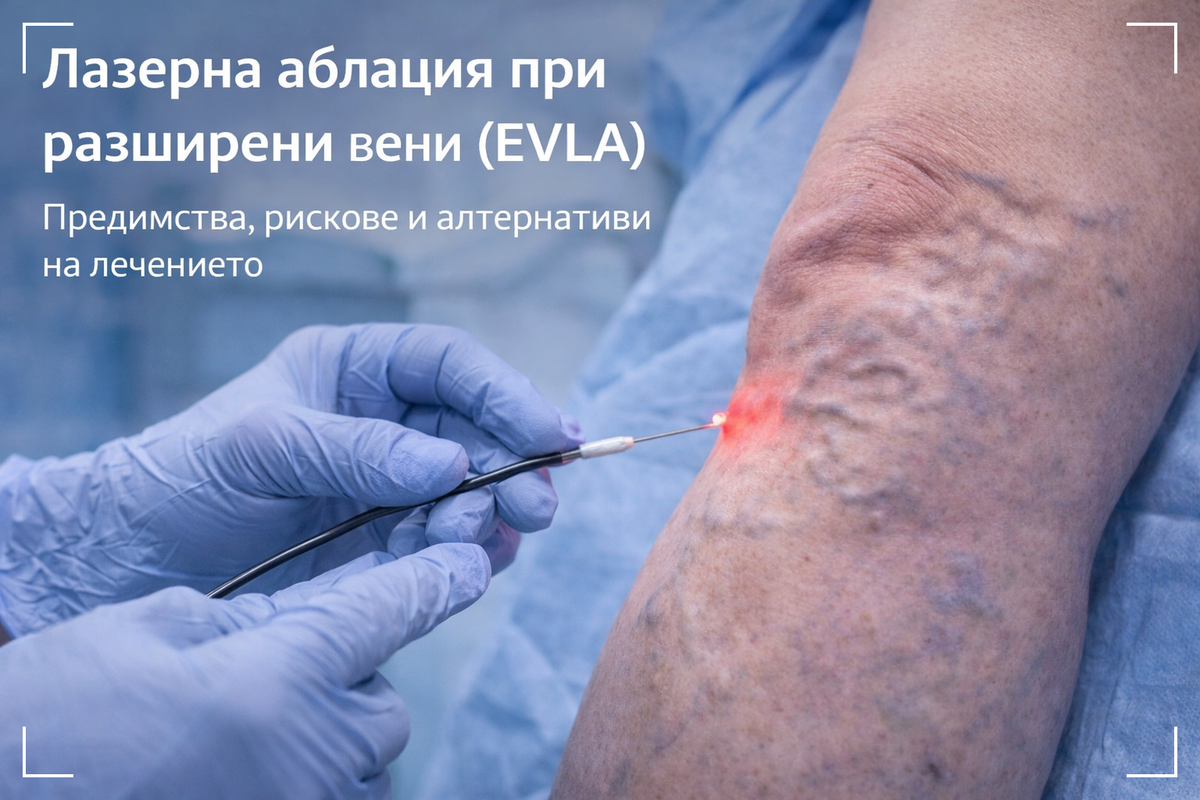
Ендовенозната лазерна аблация (EVLA) затваря болната повърхностна вена отвътре с топлина (лазер) и обикновено се прави амбулаторно, под ултразвуков контрол.
Насоките на ESVS препоръчват ендовенозна термална аблация като първи избор при нужда от лечение на инсуфициентна v. saphena magna (ВСМ).
EVLA е най-подходяща при симптомни разширени вени с трункален рефлукс на дуплекс ултразвук.
Контраиндицирана е при активна дълбока венозна тромбоза (ДВТ), бременност, тромб във целевата вена (в повечето случай ВСМ) или ако пациентът не може да се раздвижва; при преживяна ДВТ решението е индивидуално.
Какво е EVLA и каква е целта ѝ?
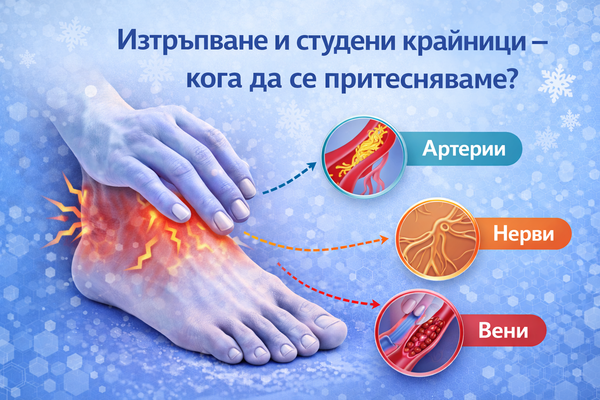
Разширените вени най-често са изява на хронична венозна болест с венозен рефлукс и могат да причинят тежест, болка, оток, сърбеж и кожни промени.
EVLA е „ендотермален“ метод (EVTA): вместо хирургично изваждане, вената се зaтваря отвътре, постепенно се резорбира, а кръвотокът се пренасочва по здравите вени.
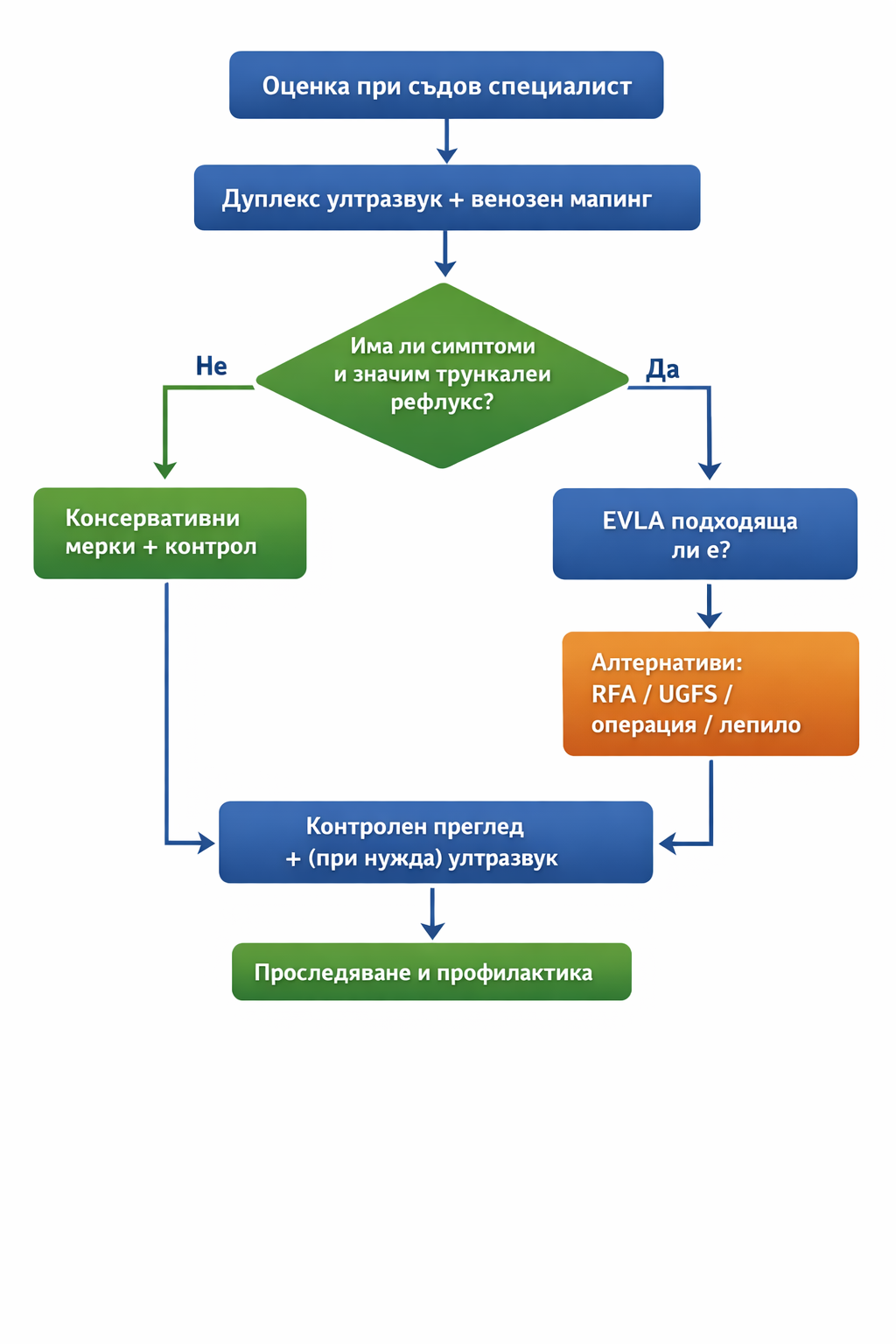
Планирането се базира на дуплекс ултразвук и венозен мапинг – ключов инструмент за избор на правилната вена/сегмент.
Кога EVLA е подходяща и кога не?
Показания
При симптомни първични или рецидивни разширени вени с доказан трункален рефлукс, NICE CG168 (2013) препоръчва дуплекс ултразвук за планиране и ендотермална аблация като първа опция.
ESVS (Eurpean socieity of vascular surgery) 2022 препоръчва EVTA (Endovenous thermal ablation) като първи избор при инсуфициентна v. saphena magna (пред стрипинг и пяносклеротерапия).
Кога не е подходяща (или е относително неподходяща)
EVLA обичайно се избягва/отлага при активна ДВТ/тромб в целевата вена, бременност, невъзможност за ранно раздвижване и тежка периферна артериална болест (особено ако компресията след процедурата е противопоказана).
ESVS уточняват, че рефлукс на ултразвук сам по себе си не е „автоматична“ индикация – важно е да има симптоми/усложнения и ясна полза.
При предходна ДВТ подходът е индивидуален; данни (Chervonski и сътр., 2024) подкрепят, че анамнеза за ДВТ сама по себе си не е абсолютна противопоказание, но изисква внимателно изследване.
Как протича процедурата
ЕVLA може да бъде амбулаторна или болнична процедура.
Обичайните стъпки включват венозен мапинг, пласиране на лазерното влакно, прилагане на тумесцентна упойка по хода вената, аблация под ултразвуков контрол и ранно раздвижване.
Научните изследвания показват, че лечението на разширени вени с ендовенозна лазерна аблация (EVLA) е ефективен и широко използван метод. При проследяване в продължение на няколко години пациентите, лекувани с лазерна аблация или хирургия, обикновено съобщават за по-добро качество на живот, свързано със заболяването, в сравнение с лечението със склеротерапия с пяна.
Съвременните систематични прегледи на научната литература показват, че EVLA, радиофреквентната аблация (RFA) и класическата хирургия са ефективни методи за лечение при недостатъчност на голямата сафенна вена. Данните от дългосрочни наблюдения сочат, че лазерната аблация и хирургичното лечение постигат по-висок процент на трайно затваряне на вената, отколкото склеротерапията с пяна.
Както всяка медицинска процедура, и лазерната аблация има възможни нежелани ефекти. Най-често пациентите изпитват синини, лек дискомфорт или усещане за стягане по хода на третираната вена, които обикновено отзвучават в рамките на няколко дни или седмици.
По-рядко могат да се наблюдават раздразнение на нерв, особено при лечение на малката сафенна вена, тъй като тя се намира близо до суралния нерв. В редки случаи са възможни кожно изгаряне или тромботични усложнения, като образуване на съсирек в третираната вена или дълбока венозна тромбоза. Поради тази причина специалистите обикновено извършват индивидуална оценка на риска от венозен тромбоемболизъм и при необходимост препоръчват проследяване след процедурата.
Възстановяване и грижи след EVLA
След ендовенозна лазерна аблация (EVLA) възстановяването обикновено е бързо. В повечето случаи пациентите могат да станат и да ходят почти веднага след процедурата. Ранното движение е важно, защото подпомага кръвообращението и намалява риска от усложнения.
Често след процедурата се препоръчва носене на компресионни чорапи за определен период. Данните от клинични проучвания показват, че компресията за поне две седмици е разумен подход. При някои пациенти носенето на компресионни чорапи за 3–10 дни може да има сходна полза с по-продължителната компресия. Точната продължителност обаче се определя индивидуално от лекуващия специалист, според състоянието на пациента и вида на проведеното лечение.
Преди интервенцията лекарят обикновено прави оценка на риска от венозен тромбоемболизъм. При пациенти с по-висок риск може да се обсъди индивидуализирана тромбопрофилактика и по-внимателно проследяване след процедурата. В много случаи се препоръчва и контролен дуплекс ултразвук в рамките на 1–4 седмици, за да се оцени резултатът от лечението и състоянието на венозната система.
- силно нарастващ оток или болка на целия крак
- задух или гръдна болка
- висока температура
- бързо разпространяващо се зачервяване по крака
Тези симптоми са редки, но могат да бъдат признак за усложнение и изискват незабавна медицинска оценка.
Алтернативи и сравнение
Алтернативите включват RFA (Radiofrequency Ablation), UGFS (Ultrasound Guided Foam Sclerotherapy), хирургия (стрипинг) и не-термални техники като цианоакрилатно лепило (CAC).
Често задавани въпроси
Ще боли ли?
Най-осезаема е болката oт тумесцентната упойка. Това са серия от убождания по хода на вената, които наподобяват болка при вземане на кръв; след това е нормално умерено стягане/болезненост няколко дни.
Кога мога да спортувам и да пътувам?
За леки разходки се насърчава ранно раздвижване; за спорт и дълги пътувания следвайте индивидуалните указания на екипа (данните за „точен ден“ са ограничени и зависят от риска).
Ще изчезнат ли всички видими вени?
Понякога разклоненията спадат след „затваряне“ на основната вена, но често се планира допълване със склеротерапия или минифлебектомии.
Съвременните методи като лазерна аблация могат да се приложат само след преглед и дуплекс ултразвук.
Източници:
1. Brittenden J., Cotton S.C., Elders A., et al.
Clinical effectiveness and cost-effectiveness of foam sclerotherapy, endovenous laser ablation, and surgery for varicose veins: 5-year results of the CLASS randomized clinical trial.
New England Journal of Medicine / Health Technology Assessment, 2019.
2. Whing J., et al.
Interventions for great saphenous vein incompetence.
Cochrane Database of Systematic Reviews, 2021.
3. Hamann S.A., et al.
Five-year results of endovenous laser ablation of the great saphenous vein: a meta-analysis and systematic review.
Journal of Vascular Surgery: Venous and Lymphatic Disorders, 2017.
4. Healy D.A., et al.
Systematic review and meta-analysis of thrombotic events following endovenous thermal ablation.
European Journal of Vascular and Endovascular Surgery, 2018.
5. Wittens C., Davies A.H., Bækgaard N., et al.
Editor’s Choice – Management of Chronic Venous Disease: Clinical Practice Guidelines of the European Society for Vascular Surgery (ESVS).
European Journal of Vascular and Endovascular Surgery, 2022 update.
6. National Institute for Health and Care Excellence (NICE).
Varicose veins: diagnosis and management.
NICE Guideline CG168 (updated recommendations for endovenous treatment).
7. Gloviczki P., et al.
The care of patients with varicose veins and associated chronic venous diseases: clinical practice guidelines.
Journal of Vascular Surgery, Society for Vascular Surgery / American Venous Forum.
📩 Получавайте полезна медицинска информация
Абонирайте се за нашия newsletter, за да получавате:
- нови статии
- лекарски препоръки
- актуална и достоверна информация за съдовото здраве
👉 Без спам. Само медицинско съдържание, насочено към пациенти.