Аневризмa на абдоминалната аорта
Аневризма на абдоминалната аорта (AAA): рискови фактори, скрининг с ехография, проследяване, кога се оперира и какво да очаквате от EVAR/отворена операция.
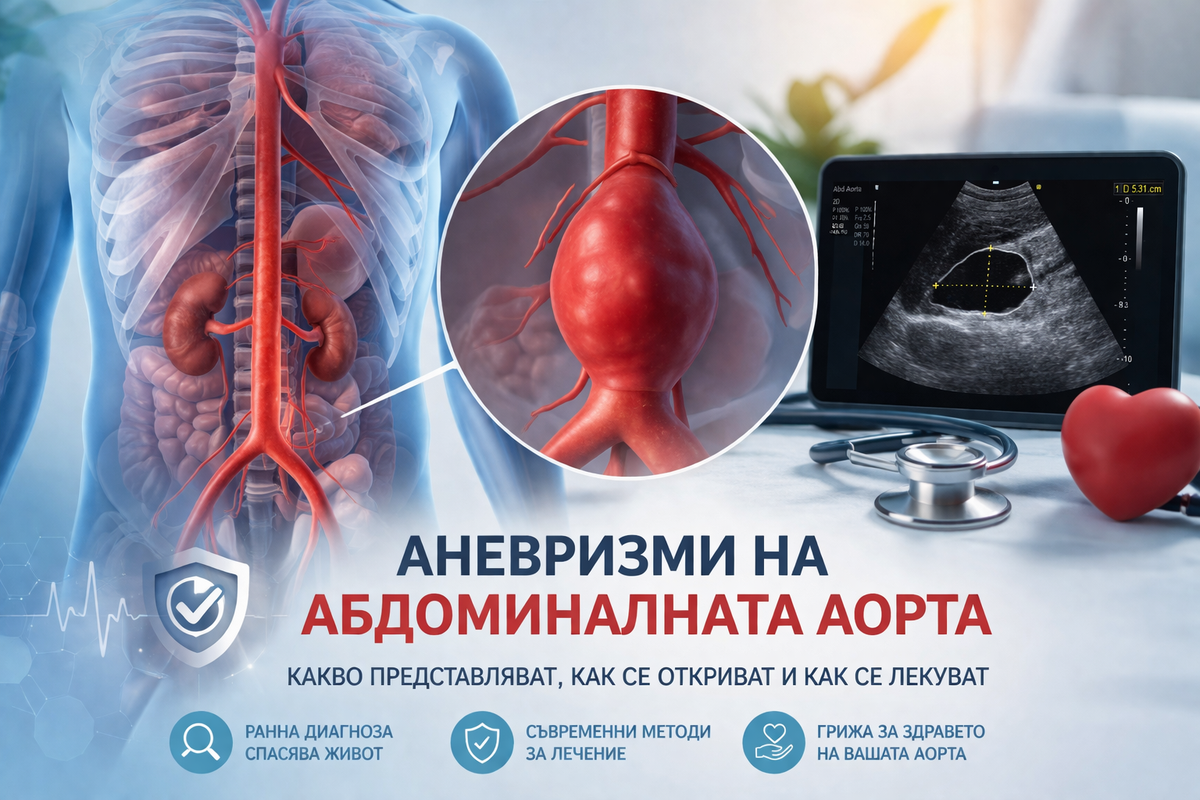
Аневризмата на абдоминалната аорта (AAA) е разширяване на коремната аорта (най-често под бъбречните артерии), обикновено без симптоми, докато не стане голяма или не се усложни. Често се дефинира като диаметър ≥3.0 cm или >50% над нормалния за съответния сегмент. [1]
Най-големият риск е руптура (разкъсване), която е животозастрашаващо спешно състояние и има висока смъртност. [2]
Най-ефективният начин да намалим смъртността е ранно откриване с ултразвук (ехография) при рискови групи (най-често мъже над 65 г.) и редовно проследяване, докато се достигне праг, при който ползата от операция надвишава риска. [3]
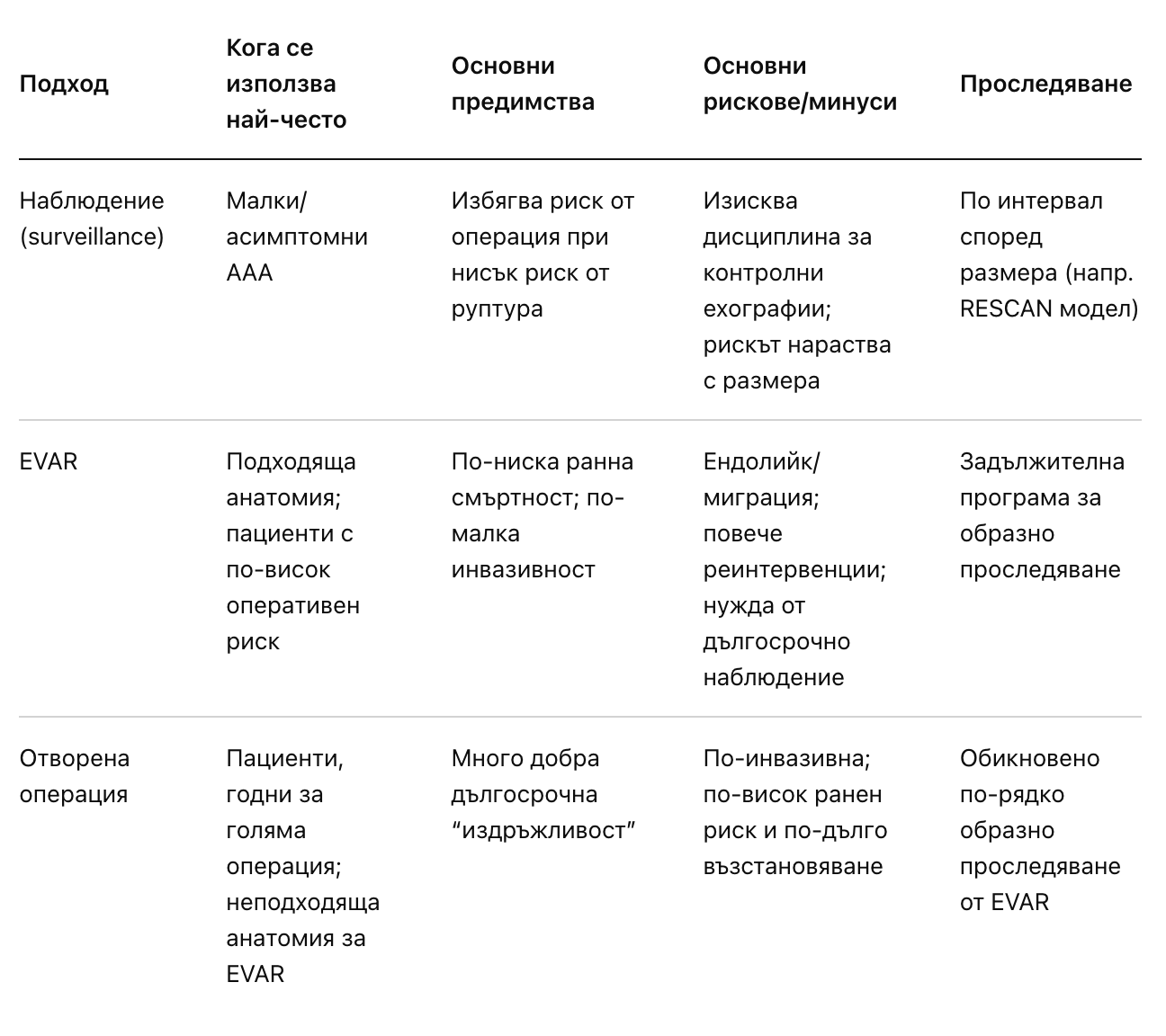
Съществуват два основни метода за планова операция: ендоваскуларно лечение (EVAR-Endovascular Aneurysm Repair) и отворена операция.
EVAR обикновено има по-нисък ранeн (периоперативен) риск и по-бързо възстановяване, но изисква дългосрочно наблюдение за усложнения като ендолийк и понякога по-чести повторни интервенции. [4]
Какво е AAA и колко често се среща
AAA е разширение на лумена на коремната аорта – най-често инфраренално (под бъбречните артерии). Много източници използват праг ≥30 mm за диагностика, но има дебат дали при жените прагът трябва да отчита по-малкия “нормален” диаметър. [6]
Честотата на AAA зависи силно от възрастта, пола и тютюнопушенето. В European Society for Vascular Surgery [7] насоките (Wanhainen и сътр., 2024) се цитира, че най-висока е наблюдавана сред пушачи мъже от бяла етническа група; при жените над 60 г. в мета-анализи се съобщава значително по-ниска честота. [8]
Рискови фактори и скрининг
Кои хора са с най-висок риск
Най-сериозните рискови фактори са тютюнопушене и артериална хипертония, заедно с възраст, мъжки пол, атеросклероза/дислипидемия и фамилна обремененост. [10]
Фамилната обремененост има значение: при първостепенни роднини рискът е по-висок, поради което скринингът се обсъжда по-рано и на по-чест интервал. [11]
Кой трябва да бъде изследван с ехография
Доказателствата за полза от популационен скрининг са най-силни при мъже 65–79 години: Cochrane преглед на рандомизирани проучвания показва значимо намаляване на смъртността от AAA при мъжете, докато за жените данните са недостатъчни/несигурни (малко включени жени в проучването и широки доверителни интервали). [12]
В българската адаптация на ESC препоръки за болести на аортата се посочва популационен ултразвуков скрининг за AAA при всички мъже >65 г. (клас I, ниво A), а при жени >65 г. – като възможност за обсъждане (по-слабо доказателственост). [13]
National Institute for Health and Care Excellence [14] (NICE) препоръчва практичен подход за клинична среда: насърчаване на мъже ≥66 г. да се самонасочат към скрининг при наличие на рискови фактори (например пушене/бивш пушач, фамилна анамнеза, хипертония, хиперлипидемия, наличие на коронарна/мозъчно-съдова/периферна артериална болест). За жени ≥70 г. ултразвук може да се обмисли при сходни рискови фактори. [15]
Симптоми, диагностика и образни изследвания
Повечето AAA са безсимптомни и се откриват при скрининг или случайно (на ехография/скенер по друг повод). [11]
Кога да мислим за спешност (възможна руптура): нова коремна и/или поясна болка, колапс/припадък, симптоми на шок – особено при възрастен пушач или при вече известна AAA. NICE препоръчва незабавно ехографско изследване и незабавна връзка със съдова хирургия с най-висок клас на компетентност при съмнение. [15]
Ехография (ултразвук)
Ехографията е метод на избор за скрининг и проследяване: бърза, неинвазивна, без облъчване.
CT ангиография (CTA)
Когато се обмисля операция, стандартно се прави CTA с контраст за оценка на анатомията и планиране на EVAR/отворена операция. Препоръчва thin-slice контрастна CTA (изследването да става при срезове под 1мм.) при оценка за планова хирургия. [15]
Лечение и кога се налага операция
Наблюдение и “watchful waiting”
При “малки” AAA основната стратегия е проследяване, защото рискът от руптура е нисък, а всяка операция носи свой собствен риск. Това е и причината препоръките да не насърчават ранна операция под определени прагове. [16]
В ESVS 2024 се обобщава естественият ход на AAA и се цитира, че средният растеж е приблизително ~2.2 mm/година; пушенето се асоциира с по-бърз растеж, а диабет – с по-бавен (наблюдателни и IPD данни). [9]
Интервали за проследяване (често използван модел, базиран на RESCAN):
- 30–39 mm: ехография през ~3 години
- 40–49 mm: ехография ежегодно
- 50–54 mm: ехография през ~6 месеца и план за оперативно лечение [9]
Препоръчва се честотата да следва програмните интервали на NHS[17] скрининга (в държави, където такава програма съществува...) [15]
Показания за операция: размер, растеж, симптоми
Най-широко използваният праг за планова хируригя при асимптомни AAA при мъже е около 5.5 cm (55 mm), защото под този размер повечето проучвания и обобщения подкрепят, че ранната операция не подобрява преживяемостта. [18]
ESVS 2024 формулира ясно:
- Мъже с асимптомна AAA <55 mm не се препоръчват за планова корекция.
- Жени с асимптомна AAA <50 mm не се препоръчват за планова корекция.
- Мъже ≥55 mm следва да се обмислят за планова хирругия; при жени ≥50 mm корекция може да се обмисли, като насоките признават ограничени/конфликтни данни (по-висок риск от руптура при по-малък диаметър, но и по-висок оперативен риск). [19]
Ако ААА е >4.0 cm и е нараснала с >1 cm за 1 година; или ако е ≥5.5 cm (по ехографско измерване) се обсъжда оперативно лечение, тъй като рискът от руптура (спукване) значително нараства.
EVAR срещу отворена операция: как се избира
EVAR (Endovascular Aneurysm Repair) е “key-hole” подход: стент-графт се въвежда през артериите намиращи се в слабинната гънка, като стента изолира аневризмалния сак от кръвния поток.
Накратко, кръвотокът се насочва по хода на стента (отвътре) и по този начин не се упражнява налягане върху болната съдова стена. За много пациенти това означава по-малка оперативна травма. [20]
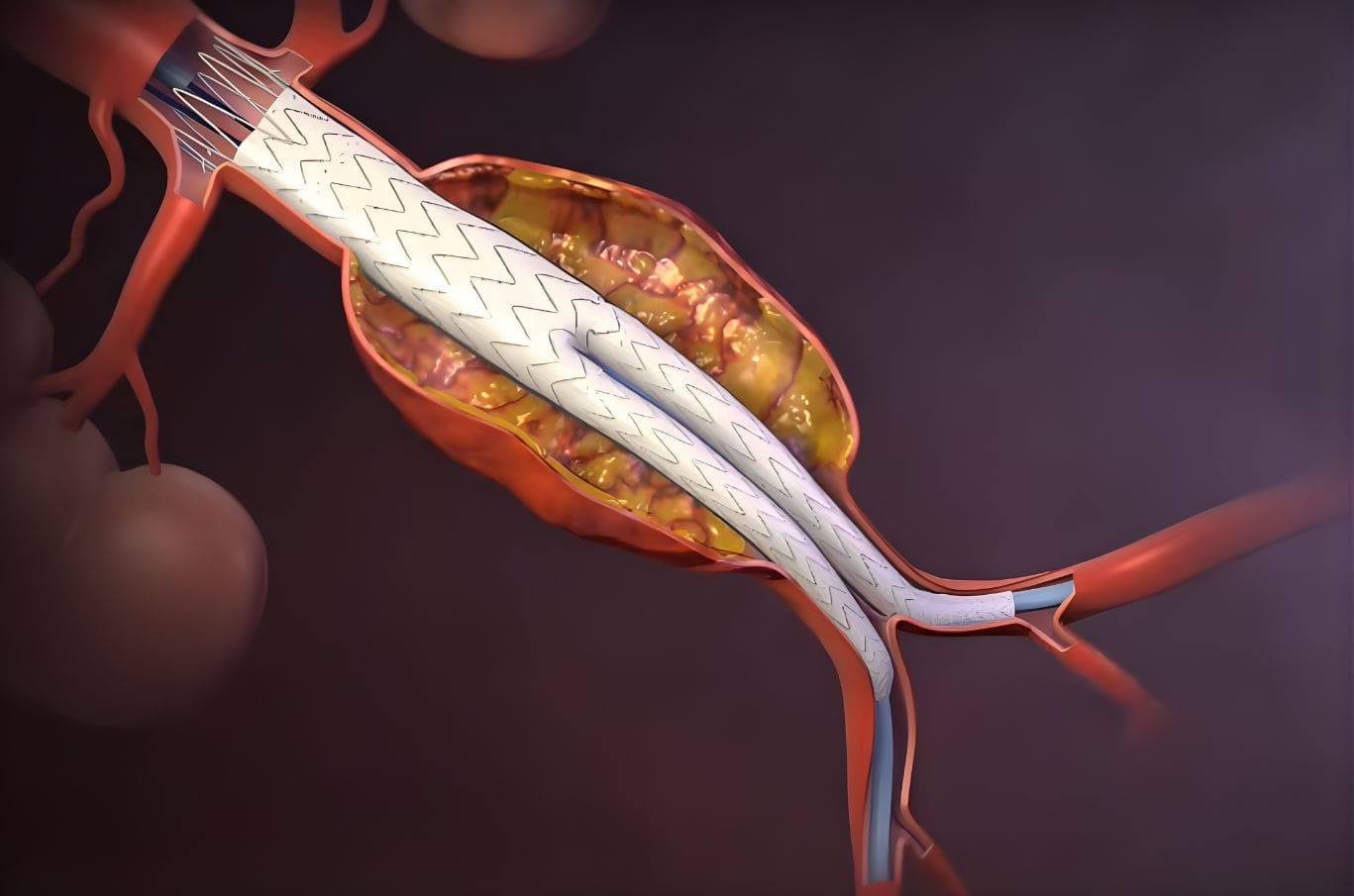
Отворената операция заменя болния сегмент с протеза чрез директен достъп през корема (и в това число перитонеума), или ретроперитонеално отваряне; по-инвазивна е, но е с много добра дългосрочна издръжливост при подходящи пациенти. [21]
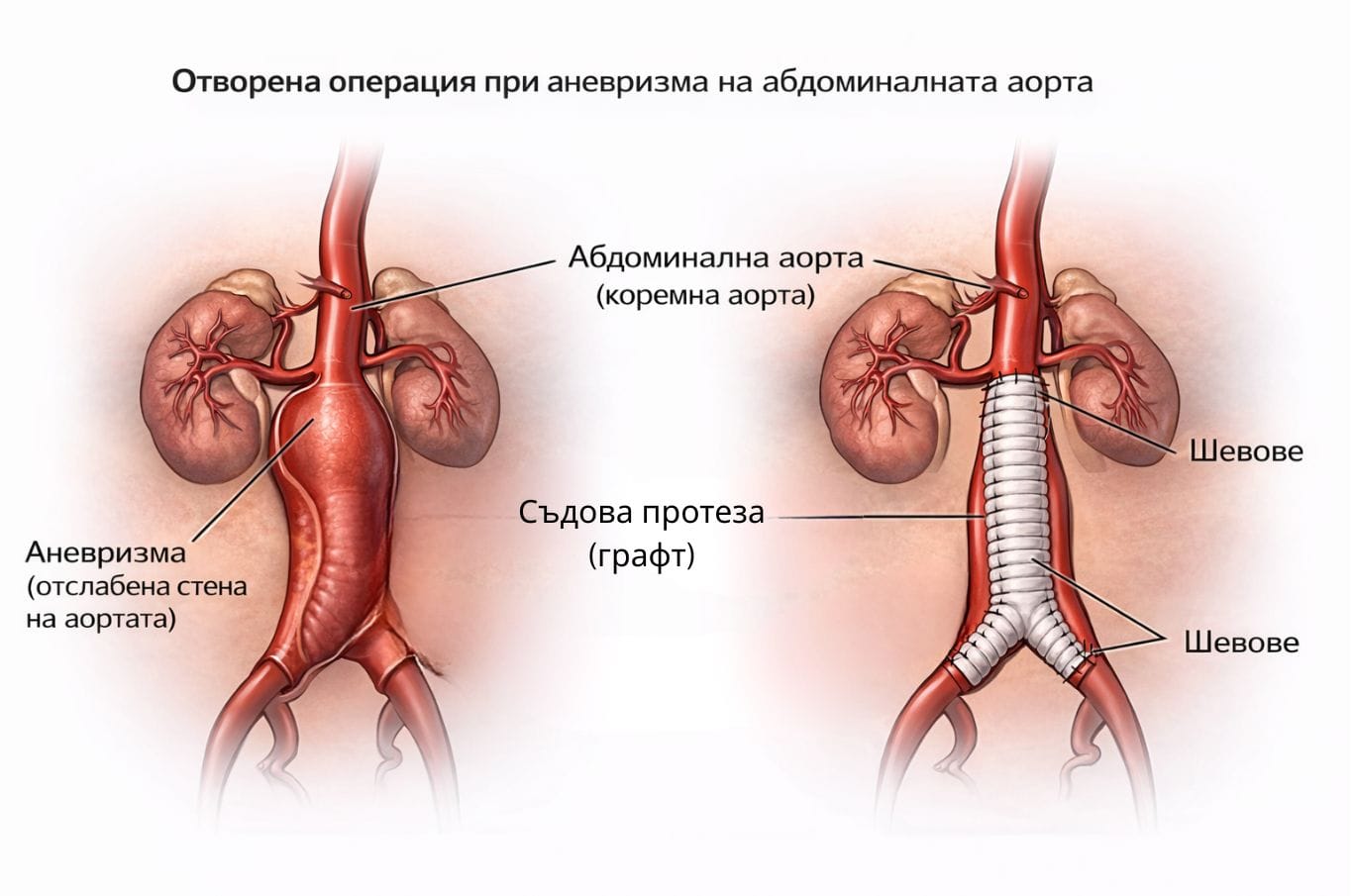
Доказателствата обобщено казват:
- Ранната (30-дневна) смъртност е по-ниска при EVAR спрямо отворена операция в RCT-обобщения (напр. Cochrane: 1.4% срещу 4.2%). [20]
- В средносрочен и дългосрочен план общата смъртност става сходна, а рискът от повторни интервенции е по-висок при EVAR. [21]
- При много дълго проследяване EVAR-1 показва ранна полза, но след 8+ години – по-висока аневризма-свързана смъртност при EVAR (главно заради вторична руптура на сака), което е аргумент защо EVAR изисква доживотно наблюдение. [22]
Какво е важно за пациента: изборът не е “по-модерното винаги е по-добро”, а “което е най-безопасно за вашата анатомия и риск”.
NICE например препоръчва отворена операция като първа опция за неруптурирала AAA, освен ако е противопоказана поради коморбидност/анестезиологичен риск (тогава EVAR или консервативно поведение). [23]
Проследяване, профилактика и често задавани въпроси
Проследяване след EVAR
След EVAR се препоръчва системно образно проследяване. Всички пациенти след EVAR трябва да са включени в програма за образно наблюдение, а честотата да се определя според риска от EVAR-усложнения; CTA или цветен дуплекс се използват според целта и риска, като при съмнение за ендолийк CTA е основен метод (или контраст-ехография при противопоказание). [24]
ESVS 2024 предлага рисково-ориентиран подход: при “нискорискови” пациенти може да се обсъди по-ограничено проследяване с отложено образно изследване около 5-та година, докато “високорисковите” (напр. ендолийк, недостатъчен seal/overlap, анатомия извън IFU) се проследяват по-често (често ежегодно). [25]
Може ли да “спрем” растежа с лекарства?
Няма универсално доказано лекарство, което сигурно да спира растежа на AAA. В ESVS 2024 са обобщени RCT-опити с различни медикаменти за забавяне на растежа, като резултатите са променливи и често без полза; има и проучвания, при които не се наблюдава забавяне на растежа. [26]
Това не означава “нищо не помага”: намаляването на сърдечно-съдовия риск е ключово, защото пациентите с AAA имат висок общ съдов риск. ESVS подчертава нуждата от управление на рискови фактори (спиране на тютюнопушенето, контрол на кръвно, статин/антитромбозна терапия при показания, движение и хранене). [27]
Въпроси, които пациентите реално задават
“Ще усетя ли, че имам аневризма?”
Често – не. Затова скринингът с ехография при рискови групи е толкова важен. [2]
“Какво означава ‘5.0 cm’ в ехографския резултат?”
Това е максималният диаметър на аортата. Рискът от руптура нараства с размера; при диаметри около праговете за операция се обсъжда CTA и план за корекция, ако ползата надвишава риска. [16]
“Кога има спешност?”
При внезапна силна коремна/поясна болка, колапс/припадък, признаци на шок – особено ако има известна AAA – това е спешност и изисква незабавна медицинска оценка. [28]
Заключение
AAA е “тихо” съдово заболяване с потенциално драматично усложнение – руптура. Най-сигурният подход е: скрининг на подходящите хора, структурирано проследяване, и навременно планиране на операция (EVAR/отворена) при достигане на показанията. [29]
Ако сте мъж над 65 г., пушач/бивш пушач, имате фамилна обремененост или установена атеросклероза, най-разумната следваща стъпка е консултация и ехография на коремната аорта. Запишете час за съдов преглед, за да оценим индивидуалния риск и да изготвим план за проследяване или лечение според актуалните препоръки. [30]
Източници:
- ESC Cardiology Practice
The abdominal aortic artery aneurysm and cardiovascular risk factors
https://www.escardio.org/communities/councils/cardiology-practice/scientific-documents-and-publications/ejournal/volume-18/the-abdominal-aortic-artery-aneurysm-and-cardiovascular-risk-factors/ - Cochrane Database of Systematic Reviews
Screening for abdominal aortic aneurysm (CD002945)
https://www.cochrane.org/evidence/CD002945_screening-abdominal-aortic-aneurysm - Cochrane Database of Systematic Reviews
Endovascular repair for abdominal aortic aneurysm (CD004178)
https://www.cochrane.org/evidence/CD004178_endovascular-repair-abdominal-aortic-aneurysm - European Society for Vascular Surgery (ESVS) 2024 Guidelines
Wanhainen A. et al.
https://www.diva-portal.org/smash/get/diva2:1890975/FULLTEXT01.pdf - Българско дружество по кардиология (ESC адаптация)
Болести на аортата (2014)
https://bgcardio.org/storage/app/media/uploaded-files/2014_Bolesti_na_aortata.pdf - NICE Guideline NG156
Abdominal aortic aneurysm: diagnosis and management
https://www.nice.org.uk/guidance/ng156/chapter/recommendations - EVAR-1 Trial (Lancet)
Long-term outcomes of EVAR vs open repair
https://www.repository.cam.ac.uk/items/3b204ef3-761f-4cfb-906a-cf093cf945ce






